Principales métriques pour l'analyse du rétablissement basée sur les données démographiques
Les programmes de rétablissement échouent souvent lorsqu'ils ignorent les besoins uniques de différents groupes. L'âge, le genre, la race et les facteurs socioéconomiques influencent tous les résultats du rétablissement. Par exemple :
- Âge: Les adolescents (97,5 %) et les adultes (94,7 %) atteints de troubles liés à l'usage de substances ne cherchent souvent pas de traitement car ils ne croient pas en avoir besoin. Les jeunes adultes (18–25 ans) connaissent les taux les plus élevés de maladie mentale et d'usage de substances, tandis que les adultes plus âgés (50 ans et plus) ont des taux de traitement plus faibles.
- Genre: Les hommes et les femmes vivent différemment l'usage de substances. Les femmes connaissent des taux plus élevés de problèmes de santé mentale concomitants, tandis que les obstacles au traitement varient souvent selon le genre.
- Race/Ethnicité: Les groupes minoritaires ont un accès inférieur aux traitements de la santé mentale et de l'usage de substances par rapport aux personnes blanches. Par exemple, les adultes noirs (37,9 %) et hispaniques (39,6 %) atteints de maladie mentale sont moins susceptibles de recevoir un traitement que les adultes blancs (56,1 %).
- Facteurs socioéconomiques: Le stress financier et les niveaux d'éducation influencent l'accès et la rétention dans les programmes de rétablissement. Les personnes à faible revenu atteintes de troubles liés à l'usage de substances sont moins susceptibles de terminer un traitement en raison des coûts et d'autres obstacles.
Point clé: Les efforts de rétablissement adaptés sont essentiels. Des outils comme CRM Centre de rétablissement aident à suivre les données démographiques, à identifier les lacunes et à améliorer les résultats en se concentrant sur les besoins spécifiques des individus et des communautés.
Métriques de rétablissement basées sur l'âge
L'âge joue un rôle important dans la formation des préférences en matière de substances et des défis auxquels on est confronté pendant le traitement. Par exemple, un adolescent de 16 ans aux prises avec le vapotage rencontre des obstacles très différents par rapport à une personne de 60 ans qui fume depuis des décennies. Pour mieux comprendre ces différences, les données nationales sur le rétablissement catégorisent souvent les populations en trois groupes principaux : les adolescents (12–17 ans), les jeunes adultes (18–25 ans) et les adultes (26 ans ou plus). En ce qui concerne la santé mentale et les maladies mentales graves, le groupe des 26 ans et plus est parfois subdivisé en 26–49 ans et 50 ans ou plus, car les taux de traitement tendent à diminuer chez les populations plus âgées.
En 2024, 71,5 % des adolescents consommant des produits à base de nicotine vapotaient, tandis que seulement 18,0 % des adultes âgés de 26 ans ou plus se livraient au vapotage. D'autre part, 63,3 % des fumeurs de cigarettes âgés de 26 ans ou plus sont des fumeurs quotidiens (21,6 millions de personnes), par rapport à seulement 19,5 % des fumeurs âgés de 18 à 25 ans. Ces différences soulignent l'importance d'adapter les interventions aux besoins uniques de chaque groupe d'âge.
Taux d'accès au traitement par groupe d'âge
L'une des plus grandes barrières au rétablissement est la conviction que le traitement n'est pas nécessaire. Parmi les adolescents (12–17 ans) atteints de troubles liés à l'usage de substances, 97,5 % n'ont pas cherché de traitement car ils ne pensaient pas en avoir besoin, un chiffre légèrement plus élevé que le 94,7 % des adultes (18 ans et plus) qui ressentaient la même chose. La recherche active de traitement est rare dans tous les groupes d'âge, seuls 0,5 % des adolescents et 0,8 % des adultes atteints de troubles liés à l'usage de substances suivant des soins.
Les jeunes adultes âgés de 18–25 ans font face à des défis particulièrement importants. En 2022, 48,8 % des personnes de ce groupe d'âge avaient soit une maladie mentale quelconque (AMI), soit un trouble lié à l'usage de substances, un taux considérablement plus élevé que le 21,5 % observé chez les adultes âgés de 50 ans ou plus. Cela souligne le besoin que les programmes de rétablissement ciblant les jeunes adultes incluent un soutien robuste en matière de santé mentale aux côtés du traitement de l'usage de substances. Pendant ce temps, les adultes âgés de 50 ans ou plus sont moins susceptibles de recevoir un traitement en santé mentale (18,0 %) par rapport aux jeunes adultes (26,7 %) ou à ceux âgés de 26–49 ans (24,5 %).
Durée de l'abstinence et modèles de rechute par âge
Entre 2021 et 2024, certaines tendances positives ont émergé. Les taux de consommation excessive d'alcool ont baissé pour les jeunes adultes (de 30,0 % à 26,7 %) et les adultes âgés de 26 ans et plus (de 22,5 % à 20,8 %), tandis qu'ils restaient stables pour les adolescents à 3,5 %. L'usage du tabac a également connu des baisses importantes dans tous les groupes d'âge, le groupe des 26 ans et plus enregistrant une baisse de 22,5 % à 18,7 %.
Le rétablissement reste un objectif réaliste pour beaucoup. Parmi les adultes qui ont reconnu avoir un problème d'usage de substances, 71,0 % (environ 21,3 millions de personnes) se considèrent comme étant en rétablissement ou s'être rétablis. En examinant quels groupes d'âge maintiennent des périodes d'abstinence plus longues et en identifiant ceux qui sont sujets à des taux de rechute plus élevés, les programmes de rétablissement peuvent allouer les ressources plus efficacement. Des outils comme Recovery Center CRM aident en suivant les détails démographiques parallèlement à la progression du rétablissement, découvrant des modèles qui pourraient autrement passer inaperçus dans les ensembles de données plus larges. Ces aperçus des tendances du rétablissement spécifiques à l'âge ouvrent la voie à des interventions plus ciblées et efficaces.
sbb-itb-ce23a48
Métriques de rétablissement basées sur le genre
Le genre influence considérablement le développement de problèmes d'usage de substances, l'accès au traitement et la probabilité de terminer les programmes de rétablissement. Les directives nationales reflètent ces différences. Par exemple, la consommation excessive d'alcool est définie comme cinq verres ou plus pour les hommes et quatre verres ou plus pour les femmes à la même occasion. Ces distinctions découlent des différences biologiques dans la façon dont l'alcool est métabolisé, ce qui rend les seuils spécifiques au genre essentiels pour un dépistage précis et des interventions adaptées. Comprendre ces différences fondamentales aide à explorer les tendances de l'usage de substances et les résultats du traitement selon le genre.
Taux de troubles liés à l'usage de substances selon le genre
Les modèles d'usage de substances diffèrent souvent selon le genre, et reconnaître ces différences est essentiel pour concevoir des interventions efficaces. En 2022, 48,7 millions de personnes âgées de 12 ans ou plus (17,3 % de la population) ont été signalées comme ayant un trouble lié à l'usage de substances. Parmi eux, 29,5 millions ont fait face à des troubles liés à l'alcool, 27,2 millions ont traité des troubles liés à la drogue, et 8,0 millions ont lutté contre les deux. Les rapports fédéraux consolident désormais les données pour examiner les disparités selon le sexe, la race et l'âge, reconnaissant que ces facteurs influencent fortement les résultats du rétablissement.
Ne pas tenir compte des besoins spécifiques au genre peut conduire à un diagnostic erroné des exigences de traitement ou à l'application de solutions généralisées qui ignorent les défis uniques auxquels sont confrontés les hommes et les femmes.
Taux d'accès au traitement et d'achèvement selon le sexe
Les différences entre les sexes vont au-delà des modes de consommation de substances, façonnant à la fois l'accès au traitement et le succès du rétablissement. Les obstacles au traitement varient entre les sexes, exigeant que les programmes adoptent des stratégies de sensibilisation adaptées. Ces obstacles, bien que universels sous certains aspects, se manifestent souvent différemment chez les hommes et les femmes. Les programmes efficaces de rétablissement doivent relever ces défis par le biais d'efforts d'éducation et de sensibilisation qui correspondent aux préoccupations spécifiques de chaque sexe.
Le soutien spécifique au genre est vital car les taux d'achèvement du traitement et les trajectoires de rétablissement divergent souvent entre les hommes et les femmes. Les politiques qui protègent explicitement contre la discrimination fondée sur le sexe, la grossesse, l'orientation sexuelle ou l'identité sont cruciales pour assurer un accès équitable au traitement. Comme l'indique la SAMHSA, l'agence respecte les lois fédérales interdisant la discrimination fondée sur la « race, la couleur, l'origine nationale, l'âge, l'invalidité, la religion ou le sexe (y compris la grossesse, l'orientation sexuelle et l'identité de genre) ».
Des outils comme systèmes CRM avancés de traitement des dépendances peuvent aider à suivre ces mesures basées sur le sexe, permettant aux programmes d'affiner leurs approches et de remédier aux disparités de manière efficace. En se concentrant sur ces différences nuancées, les programmes de rétablissement peuvent créer des résultats plus équitables et percutants.
Disparités raciales et ethniques dans le rétablissement
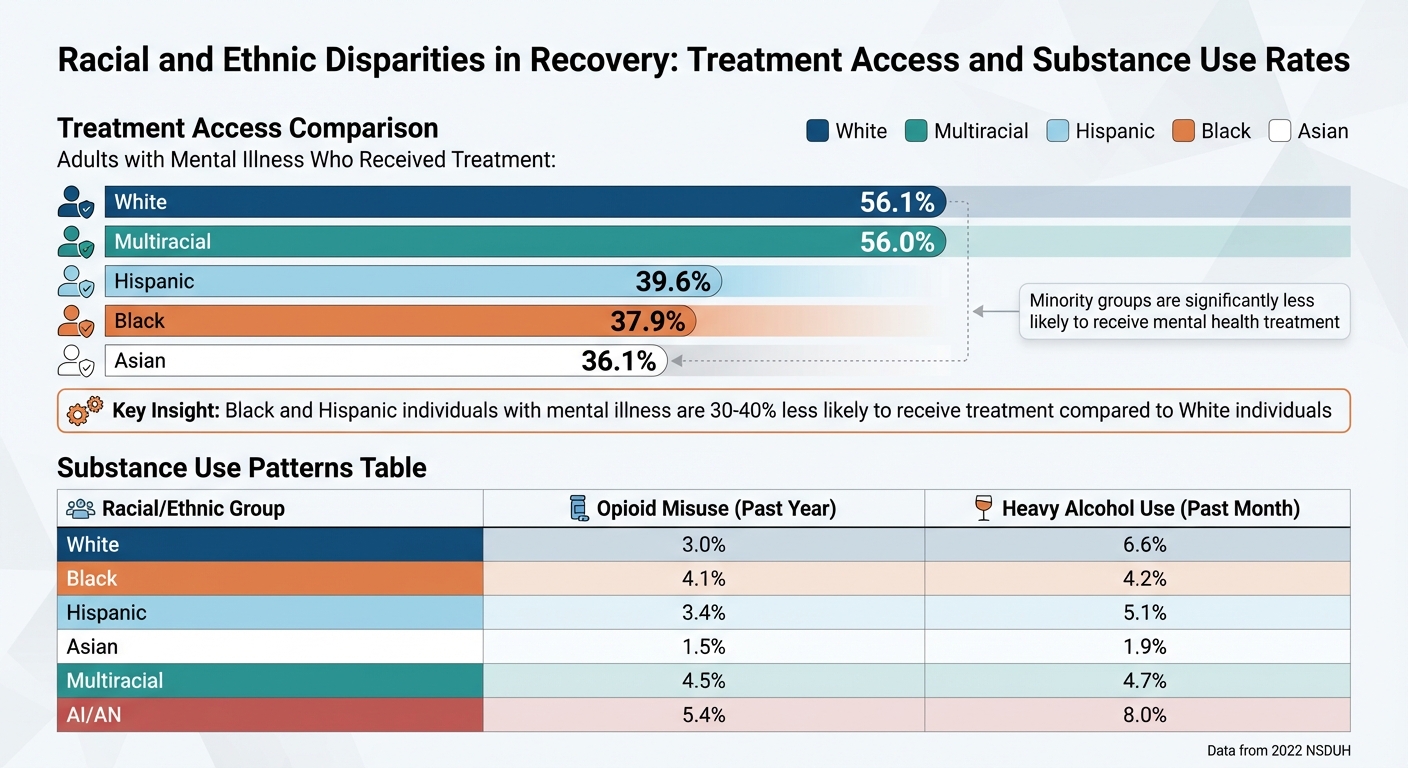
Disparités d'accès au traitement de la santé mentale selon la race et l'ethnicité
La race et l'ethnicité jouent un rôle important dans la détermination de la prévalence des troubles liés à l'usage de substances (TUS) et de l'accès au traitement. Une compréhension plus approfondie de ces disparités est essentielle pour créer des stratégies de rétablissement véritablement efficaces pour les populations diverses. Pour saisir la complexité de ces différences, les chercheurs s'appuient souvent sur des données regroupées, telles que des moyennes sur cinq ans, pour s'assurer que les tailles d'échantillon sont suffisamment grandes pour analyser des groupes tels que les communautés hispaniques/latino-américaines, noires, asiatiques et autochtones. Sans cette approche détaillée, les programmes de rétablissement risquent de mettre en œuvre des solutions génériques qui ignorent les défis uniques auxquels sont confrontées les populations spécifiques. Les données suivantes mettent en évidence la façon dont les facteurs raciaux et ethniques influencent les résultats du rétablissement.
Obstacles à l'accès au traitement pour les groupes minoritaires
L'accès au traitement pour les TUS et les problèmes de santé mentale peut varier considérablement en fonction de la race et de l'ethnicité, même lorsque les taux de prévalence sont similaires. Par exemple, chez les adultes atteints de toute maladie mentale (AMI), les individus asiatiques (36,1 %), noirs (37,9 %) et hispaniques (39,6 %) sont beaucoup moins susceptibles de recevoir un traitement de santé mentale comparés aux individus blancs (56,1 %) ou multiraciaux (56,0 %). Ces disparités soulignent les obstacles systémiques, tels que les besoins non satisfaits et l'engagement inconsistant, qui affectent de manière disproportionnée les groupes minoritaires. Des études ont également montré que les facteurs géographiques jouent un rôle. Dans une étude multi-États, les clients noirs à New York et les clients autochtones d'Amérique du Nord à Washington étaient considérablement moins susceptibles de s'engager dans un traitement que les clients blancs.
La cartographie des emplacements des prescripteurs de buprénorphine et des cliniques de méthadone par rapport aux données démographiques des quartiers révèle des « déserts de traitement » clairs dans les zones où les communautés minoritaires connaissent des taux élevés de TUS mais ont un accès limité aux soins. Pour combler ces lacunes, les programmes de rétablissement doivent surveiller la distribution des prestataires et tenir compte des temps de déplacement nécessaires pour atteindre les établissements.
Taux de troubles liés à l'usage de substances selon la race et l'ethnicité
En plus des obstacles à l'accès, les variations des taux de consommation de substances entre les groupes raciaux et ethniques soulignent davantage le besoin d'interventions adaptées. Par exemple, l'usage abusif d'opioïdes au cours de la dernière année (y compris l'héroïne et les analgésiques sur ordonnance) est plus courant chez les individus multiraciaux (4,5 %), noirs (4,1 %) et hispaniques (3,4 %) comparés aux individus asiatiques (1,5 %). De même, les modes d'consommation d'alcool lourd diffèrent selon le groupe, les individus blancs (6,6 %) affichant des taux plus élevés que les hispaniques (5,1 %), les noirs (4,2 %) ou les asiatiques (1,9 %) en 2022.
| Groupe racial/ethnique | Usage abusif d'opioïdes (dernière année) | Consommation d'alcool lourd (dernier mois) | Traitement de santé mentale reçu (si AMI présente) |
|---|---|---|---|
| Blanc | 3.0% | 6.6% | 56.1% |
| Noir | 4.1% | 4.2% | 37.9% |
| Hispanique | 3.4% | 5.1% | 39.6% |
| Asiatique | 1.5% | 1.9% | 36.1% |
| Multiracial | 4.5% | 4.7% | 56.0% |
| AI/AN | 5.4% | 8.0% | S.O. (Faible précision) |
Remarque : AI/AN = Autochtone américain ou autochtone de l'Alaska ; données de 2022 NSDUH.
Des outils comme Recovery Center CRM peuvent aider à suivre ces mesures, identifier les zones mal desservies et améliorer les efforts de sensibilisation pour assurer un accès équitable au traitement. Tout comme les données sur l'âge et le sexe informent les stratégies de rétablissement, les informations raciales et ethniques peuvent guider les programmes à combler les lacunes de traitement et fournir un soutien plus efficace.
Facteurs socioéconomiques du rétablissement
Les facteurs socioéconomiques jouent un rôle puissant dans la détermination des résultats du rétablissement, allant au-delà de l'âge, du sexe et de la race. Des éléments comme le revenu, l'éducation et l'emploi peuvent déterminer si quelqu'un entre en traitement et à quel point il maintient bien le rétablissement à long terme. Le stress financier, par exemple, peut dérailler les efforts de rétablissement en ajoutant des préoccupations concernant les coûts. Ceux qui ont des revenus plus faibles et des troubles liés à l'usage de substances font face à certains des risques de mortalité les plus élevés mais sont aussi les moins susceptibles de rester dans les programmes de traitement de manière cohérente. Reconnaître ces modèles permet aux programmes de rétablissement d'identifier les groupes à risque et de créer des stratégies qui répondent aux défis réels auxquels les gens sont confrontés pour accéder au traitement et le terminer. L'impact des obstacles financiers est particulièrement évident dans les statistiques d'engagement au traitement.
Niveau de revenu et taux d'achèvement du traitement
Pour les populations à faible revenu, les obstacles financiers peuvent rendre incroyablement difficile l'engagement dans les programmes de traitement. Une étude de 159 016 adultes Medicaid les bénéficiaires ont montré des taux d'engagement au traitement de l'alcool variant de 0 % à 0,4 %, tandis que l'engagement au traitement des opioïdes variait entre 41,5 % et 61,4 %. Ces chiffres soulignent les défis auxquels les plans de soins gérés Medicaid sont confrontés pour connecter les individus financièrement vulnérables aux soins dont ils ont besoin.
L'insécurité financière n'affecte pas seulement l'accès - elle affecte aussi la rétention et l'achèvement. Les systèmes de facturation complexes et les coûts imprévus entraînent souvent des taux d'abandon plus élevés. Simplifier les processus de facturation et viser au moins 85 % de satisfaction des patients en matière de clarté financière peut atténuer ces stress et renforcer la rétention au traitement. L'emploi stable et un logement sécurisé ne sont pas seulement des facteurs contribuant au rétablissement - ce sont aussi des indicateurs clés de résultats de traitement réussis.
Mais les obstacles financiers ne font que partie de l'histoire. Les différences dans les niveaux d'éducation jouent également un rôle critique dans les résultats du rétablissement.
Niveau d'éducation et résultats du rétablissement
L'éducation façonne la capacité des individus à naviguer dans le système de santé et à s'engager avec les ressources de rétablissement. Les personnes ayant des niveaux d'éducation plus élevés ont souvent une meilleure culture sanitaire, ce qui facilite la compréhension et l'action concernant les informations de traitement complexes. Cette connexion entre l'éducation et les résultats de santé commence bien avant les interventions cliniques, car les niveaux d'éducation plus élevés conduisent souvent à une meilleure culture sanitaire et à moins de complications par la suite.
« Le niveau d'éducation... protègera également contre certains défis de la santé []. » – Professionnel de la santé, étude qualitative PMC
En plus d'améliorer l'accès aux informations de traitement, une éducation plus élevée pourrait aider à réduire les 90 % des dépenses de santé qui vont aux conditions de santé chroniques et mentales en prévenant les complications. D'un autre côté, les individus ayant des niveaux d'éducation plus faibles sont plus susceptibles de faire face à de mauvais résultats de santé, soulignant le besoin d'efforts de sensibilisation axés sur l'éducation et des stratégies de communication simplifiées pour rendre le rétablissement plus accessible.
Mesures du rétablissement ordonné par le tribunal
Les métriques de rétablissement ordonnées par le tribunal mettent en lumière les défis uniques auxquels sont confrontés différents groupes démographiques au cours de leurs parcours de rétablissement. Le système judiciaire sert souvent de passerelle critique vers le traitement, en particulier pour les personnes qui pourraient ne pas demander de l'aide d'elles-mêmes. En fait, les programmes mandatés par le tribunal représentent environ 36 % de toutes les admissions en traitement des troubles liés à l'abus de substances et un remarquable 57 % des admissions liées à la marijuana. En suivant ces métriques, nous obtenons des informations précieuses sur la rapidité de l'initiation au traitement, sa durée et les obstacles spécifiques auxquels font face diverses populations. Ces conclusions sont vitales pour améliorer les résultats du rétablissement et promouvoir l'équité dans l'accès aux soins.
Délai d'accès aux soins pour les orientations ordonnées par le tribunal
Le temps nécessaire pour passer d'une orientation judiciaire au début du traitement peut influencer considérablement le succès du rétablissement. Par exemple, un point de référence critique pour le trouble lié à l'utilisation d'opioïdes (OUD) est de commencer le traitement dans les 14 jours suivant le diagnostic. Dans 39 États, 55 % des participants à Medicaid atteignent cet objectif, mais seulement 39 % ont reçu des soins de suivi dans les 34 jours. Cet écart dans les soins continus met en évidence une tendance préoccupante : de nombreuses personnes ne reçoivent pas le soutien continu nécessaire pour maintenir leur rétablissement.
Les disparités géographiques compliquent davantage l'accès. Dans certains comtés ruraux de Pennsylvanie, moins de 20 % des participants à Medicaid atteints d'OUD ont reçu un diagnostic dans les cabinets de soins primaires, même avec des visites médicales régulières. La Dre Katherine Marks, qui dirige l' Initiative de réponse aux opioïdes du Kentucky, souligne l'importance des approches fondées sur les données :
« Il faut suivre les données pour savoir où vous avez été et où vous devez aller, n'est-ce pas ? Sinon, ce n'est pas seulement une occasion perdue, ce sont des vies perdues quand nous ne sommes pas axés sur les données ».
Au-delà de l'accès initial, la rétention en traitement joue un rôle crucial. Les preuves montrent que le traitement durant au moins 90 jours entraîne des réductions importantes de la consommation de drogues et des comportements criminels. Les métriques courantes pour mesurer le succès incluent l'engagement sur 90 jours et la continuité de la pharmacothérapie sur 6 mois (180 jours). Pour assurer la précision, les programmes s'appuient de plus en plus sur les tests de drogues et d'alcool documentés plutôt que sur les données autodéclarées, ce qui leur permet d'identifier les moments où les participants sont en difficulté.
Ces défis d'accès et de rétention fournissent un contexte important pour comprendre les différences de conformité entre les groupes démographiques.
Taux de conformité selon les données démographiques
En matière de conformité, les mandats ordonnés par le tribunal agissent souvent comme de puissants motivateurs. Les personnes dans des programmes mandatés sont plus de 10 fois plus susceptibles de terminer un traitement ambulatoire intensif que celles qui entrent volontairement (OR = 10,9). Cependant, les taux de conformité varient considérablement selon les groupes démographiques, révélant des disparités que les programmes de rétablissement doivent aborder.
Âge est un facteur clé, les participants plus jeunes montrant souvent des taux de réussite plus faibles par rapport aux personnes plus âgées. Le statut socioéconomique influence également les résultats. Ceux qui font face à des défis importants en matière d'emploi ou qui ont un niveau d'éducation plus faible sont plus susceptibles d'abandonner le traitement. Par exemple, les personnes sans diplôme d'études secondaires sont près de 6 fois plus susceptibles que les diplômés universitaires d'entrer dans des programmes de traitement des troubles liés à l'abus de substances, largement en raison des orientations du système judiciaire.
Genre ajoute une autre couche de complexité. Les femmes dans le système judiciaire font face à des défis uniques, notamment des taux plus élevés de troubles de la santé mentale concomitants (66 % par rapport à 37 % pour les hommes). De nombreuses femmes échouent également aux dépistages initiaux de rétablissement intégré à l'emploi en raison de conditions psychiatriques instables, et les craintes de perdre la garde des enfants compliquent davantage leurs parcours de rétablissement.
Pour aborder ces disparités, les programmes de rétablissement doivent ventiler les métriques par race, ethnicité, âge, sexe et géographie. De plus, identifier les raisons de la non-réussite - telles que l'implication criminelle, les rendez-vous manqués, la relocalisation ou même le décès - peut aider à identifier les endroits où les interventions sont les plus nécessaires.
Utilisation de CRM Centre de rétablissement pour l'analyse démographique
Le suivi efficace des métriques démographiques n'est pas une mince affaire, surtout en s'appuyant sur des feuilles de calcul et des rapports manuels. Recovery Center CRM simplifie ce processus en centralisant la documentation tout en respectant les normes de conformité HIPAA et SOC 2. Cela garantit que les départements de la santé des États, les systèmes judiciaires et les fournisseurs de logements de rétablissement peuvent partager les données de manière sécurisée à l'aide des autorisations basées sur les rôles. Avec tout au même endroit, les programmes peuvent accéder à des analyses personnalisées qui couvrent plusieurs dimensions de leurs initiatives.
Profils et rapports démographiques personnalisables
Recovery Center CRM facilite l'analyse des données en les ventilant dans des catégories telles que race, ethnicité, âge, sexe et statut d'assurance. Cette approche granulaire aide à découvrir les disparités de santé qui pourraient autrement rester cachées dans les chiffres agrégés. En comblant cette lacune en matière de rapports, la plateforme fournit des informations que de nombreux États n'ont actuellement pas.
La flexibilité des champs personnalisables signifie que les centres de rétablissement peuvent se concentrer sur les métriques qui importent le plus pour leurs communautés. Par exemple, ils peuvent suivre si des groupes d'âge spécifiques commencent le traitement dans la fenêtre critique de 14 jours après le diagnostic ou identifier s'il existe des disparités entre les sexes dans les taux de réussite du traitement. Ces informations sont plus que des chiffres - elles guident les interventions ciblées et l'allocation des ressources. Identifier les disparités aide les programmes à aborder directement les obstacles, améliorant les résultats pour les populations mal desservies.
L'analytique d'impact au niveau de l'État
Les départements de la santé des États s'appuient sur les données agrégées pour démontrer l'impact du financement public et assurer la conformité aux réglementations fédérales. Recovery Center CRM répond à ce besoin en suivant les métriques obligatoires liées aux programmes tels que la dérogation Medicaid 1115 pour les troubles liés à l'abus de substances, telles que l'utilisation de la pharmacothérapie et les soins de suivi après les visites au service des urgences. Ces métriques abordent les lacunes de longue date en matière de surveillance et de rapport.
La plateforme utilise un cadre de cascade des soins pour cartographier l'ensemble du parcours du diagnostic au rétablissement à long terme. Cette approche identifie les endroits où les lacunes existent dans le continuum de soins. Combinées aux données démographiques, ces analyses fournissent une image plus claire des résultats du rétablissement, aidant les décideurs à diriger les interventions et les ressources où ils sont les plus nécessaires. Par exemple, les zones rurales avec une couverture de fournisseurs limitée peuvent être priorisées pour un soutien supplémentaire.
Métriques du logement de rétablissement et opérationnelles
Les données opérationnelles sont tout aussi cruciales que la surveillance au niveau des États, en particulier pour améliorer les performances des programmes sur le terrain. Pour les réseaux de logements de rétablissement, Recovery Center CRM suit la disponibilité des lits, les couvre-feu des résidents, les résultats des tests de dépistage de drogues et la stabilité du logement dans les systèmes des États entiers. Les métriques de stabilité du logement - mesurées à 90 jours, six mois et au-delà - servent d'indicateurs clés de réintégration réussie. Les programmes peuvent également ventiler ces métriques par facteurs démographiques, identifiant les groupes qui pourraient avoir besoin de soutien supplémentaire pour maintenir un logement stable pendant le rétablissement.
Le module Justice-to-Community Journey de la plateforme joue un rôle essentiel dans la gestion des transitions pour les personnes passant de l'incarcération à leur communauté. En garantissant que les dossiers médicaux et les plans de rétablissement suivent les personnes au-delà des frontières institutionnelles, ce module facilite les « transitions en douceur ». De plus, il suit le délai d'accès aux soins pour les orientations ordonnées par le tribunal aux côtés des données démographiques, révélant les retards qui pourraient disproportionnément affecter des populations spécifiques. Ces informations peuvent aider les programmes à améliorer l'accès et l'équité du traitement pour les personnes impliquées dans le système judiciaire.
Conclusion
Le suivi des métriques basées sur les données démographiques ne consiste pas seulement à traiter des chiffres - il s'agit de sauver des vies et de créer des opportunités équitables de rétablissement. Lorsque les programmes ventilent les données en fonction de facteurs tels que l'âge, le sexe, la race et le statut socioéconomique, ils découvrent des disparités qui restent souvent cachées dans les rapports larges et agrégés. Ces détails mettent en lumière les communautés qui font face aux défis les plus difficiles pour accéder au traitement et montrent exactement où les ressources doivent être dirigées. Cette approche ciblée et axée sur les données constitue l'épine dorsale des solutions fournies par Recovery Center CRM.
Pour mettre les choses en perspective, seulement 12 % des personnes souffrant d'un trouble lié à l'utilisation d'opioïdes ont reçu les médicaments nécessaires en 2020. Cette statistique représente d'innombrables personnes qui ont manqué l'aide dont elles avaient désespérément besoin.
Recovery Center CRM intervient en centralisant le suivi démographique, ce qui facilite l'identification et la résolution des lacunes dans le traitement. Ses fonctionnalités personnalisables permettent aux programmes de surveiller les métriques clés, qu'il s'agisse de vérifier si les patients commencent le traitement dans les 14 jours ou de détecter les disparités dans les taux de réussite entre les sexes. En combinant les données opérationnelles et les informations démographiques, comme discuté précédemment, Recovery Center CRM équipe les programmes de rétablissement pour agir où cela compte le plus. Elle fournit une vision claire de qui est servi - et qui pourrait passer entre les mailles du filet.
En utilisant ce type d'analyse intégrée, les programmes de rétablissement peuvent prendre des décisions plus intelligentes. Le cadre en cascade des soins, par exemple, identifie précisément où les différents groupes démographiques ont tendance à abandonner le traitement. Cette perspective aide les programmes à allouer les ressources plus efficacement. Pour les départements de la santé des États gérant le financement public, ce niveau de transparence non seulement renforce la confiance, mais montre également aux législateurs et aux administrateurs de subventions fédérales l'impact réel de leurs investissements. Dans le même temps, cela garantit que les interventions sont adaptées aux défis spécifiques auxquels chaque communauté fait face.
FAQ
Comment les tendances de rétablissement diffèrent-elles selon l'âge, et pourquoi est-ce important pour les stratégies de traitement ?
Les modèles de rétablissement liés à l'âge sont essentiels pour élaborer des stratégies de traitement qui répondent aux besoins spécifiques de différents groupes d'âge. Pour les adultes plus âgés, le rétablissement signifie souvent gérer des problèmes de santé qui se chevauchent, comme les maladies chroniques ou les déficiences cognitives, qui peuvent fortement influencer leur progression. De plus, le nombre croissant d'adultes plus âgés confrontés à des problèmes d'abus de substances a souligné la nécessité d'approches spécialisées. Celles-ci pourraient inclure des techniques de conseil ajustées, une gestion attentive des médicaments et des réseaux de soutien social plus solides.
En reconnaissant ces modèles, les programmes de rétablissement peuvent développer des stratégies adaptées à chaque groupe d'âge, augmentant les chances de succès à long terme. Des outils comme Recovery Center CRM jouent un rôle vital dans ce processus, aidant les prestataires à recueillir des informations démographiques, à suivre les résultats et à concevoir des programmes qui correspondent aux besoins uniques de différents groupes d'âge. Cela garantit que le traitement reste efficace et réactif aux personnes qu'il vise à aider.
Quels défis les groupes minoritaires doivent-ils relever pour accéder aux programmes de traitement ?
Les groupes minoritaires font souvent face à des obstacles distincts lorsqu'ils tentent d'accéder aux programmes de traitement, dont beaucoup découlent d'inégalités systémiques et sociales. Par exemple, les défis économiques, tels que la pauvreté, peuvent rendre les soins de santé inabordables, tandis que l'accès limité aux services de santé crée des retards importants ou empêche même les individus de recevoir les soins dont ils ont besoin. De plus, la discrimination et la stigmatisation liées aux normes culturelles peuvent décourager les gens de demander de l'aide.
Un autre problème majeur réside dans l'absence de personnel diversifié et conscient des différences culturelles dans de nombreux programmes. Sans des professionnels qui comprennent et respectent les différentes perspectives culturelles ou qui peuvent fournir des services dans plusieurs langues, il devient encore plus difficile de servir efficacement les communautés diverses. Résoudre ces problèmes nécessite un engagement plus profond à l'engagement communautaire, adapter les interventions pour refléter les besoins culturels et résoudre les inégalités sociales et économiques qui ont un impact disproportionné sur les populations minoritaires.
Comment les facteurs socioéconomiques influencent-ils le succès des programmes de rétablissement ?
Les facteurs socioéconomiques sont profondément liés à l'efficacité des programmes de rétablissement, façonnant l'accès aux ressources, la stabilité et les réseaux de soutien. Des éléments tels que le revenu, la stabilité du logement, les opportunités d'emploi et les connexions sociales peuvent soit soutenir soit saper les efforts de rétablissement. Par exemple, les personnes aux prises avec des difficultés financières ou un logement instable font souvent face à un risque plus élevé de rechute. Un environnement de vie sûr et sécurisé, associé à la stabilité financière, est fondamental pour maintenir un rétablissement à long terme.
Les inégalités dans l'accès aux services de santé et de traitement, souvent enracinées dans les disparités socioéconomiques, peuvent davantage limiter la participation aux programmes de rétablissement et diminuer leur impact. L'exploitation des données démographiques et socioéconomiques permet aux programmes de rétablissement d'adapter leurs services, de résoudre ces obstacles et d'assurer que les soins sont à la fois équitables et réactifs. Relever ces défis est essentiel pour élaborer des plans de rétablissement efficaces et soutenir un succès durable.

