Meilleures pratiques pour l'intégration CRM et DSE
L'intégration des systèmes CRM et DSE peut transformer la façon dont les centres de rétablissement gèrent les soins aux patients et les opérations. En combinant les données cliniques (comme les diagnostics et les plans de traitement) avec les données d'engagement (comme les suivis et les demandes de patients), ces systèmes éliminent les inefficacités telles que la saisie manuelle de données et les flux de travail déconnectés. Le résultat ? Des temps de réponse plus rapides, moins d'erreurs et une meilleure rétention des patients.
Points clés à retenir :
- Tableaux de bord unifiés: Combinez l'historique médical, les résultats de laboratoire et les journaux de communication en un seul endroit.
- Conformité: Assurez-vous que les normes HIPAA et 42 CFR Part 2 sont respectées avec des outils comme CRM Centre de rétablissement.
- Normes techniques: Utilisez HL7 FHIR et SMART on FHIR pour un échange de données transparent.
- Mappage des données: Alignez les champs tels que les données démographiques, les diagnostics et les références pour éviter la duplication.
- Implication des parties prenantes: Impliquez les équipes cliniques, administratives et informatiques dès le départ pour documenter les points de douleur et fixer des objectifs.
- Tests et formation: Utilisez des environnements sandbox pour les tests d'erreurs et formez le personnel avec des programmes spécifiques à chaque rôle.
- Suivi des performances: Suivez les mesures telles que les taux de non-présentation, le temps de disponibilité du système et la précision des données après le lancement.
Denver Health et Pacific Clinics ont montré comment l'intégration peut augmenter la rétention des patients et économiser des heures de travail manuel. Avec une planification claire, des systèmes sécurisés et des améliorations continues, les centres de rétablissement peuvent rationaliser les opérations tout en se concentrant sur les soins aux patients.
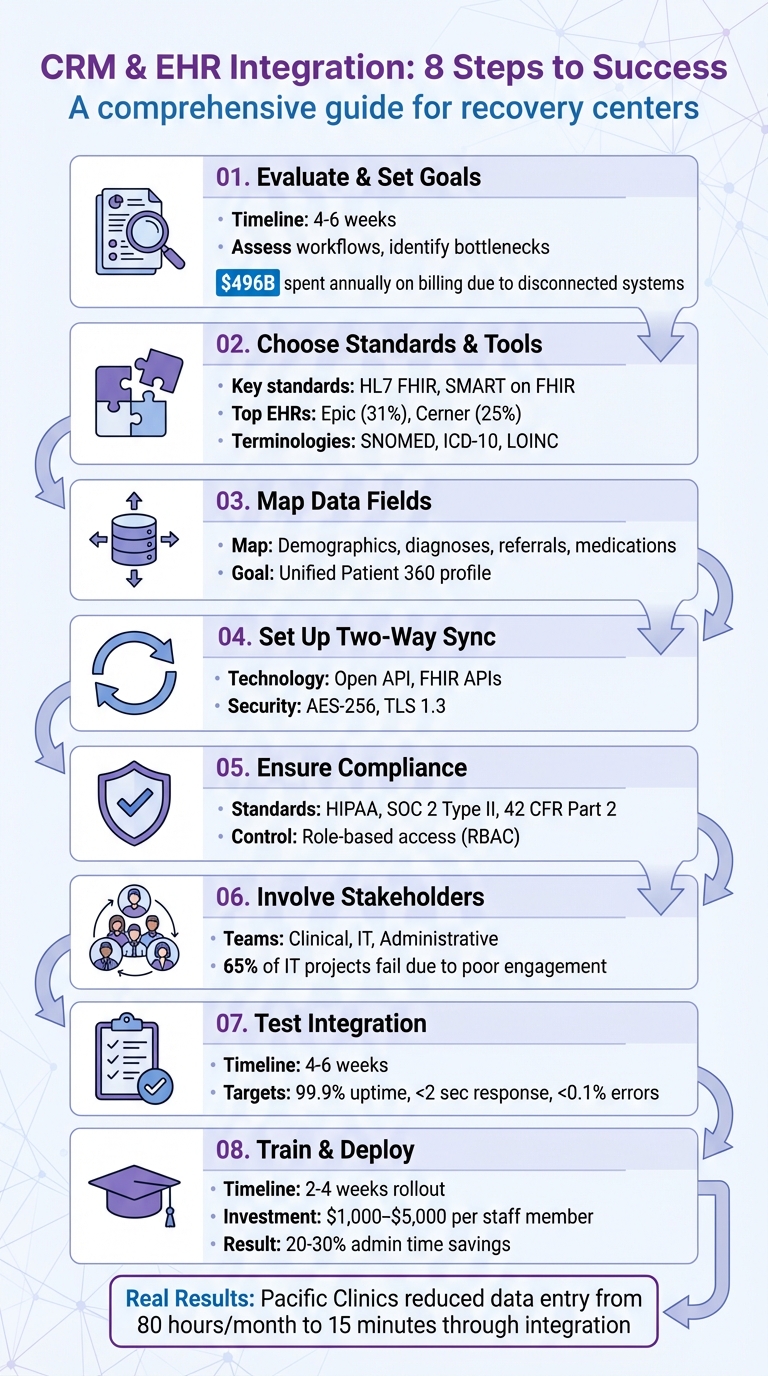
Processus d'intégration CRM et DSE en 8 étapes pour les centres de rétablissement
Créer un parcours patient cohérent avec une intégration CRM-DSE || LeadSquared Webinaires
Évaluez vos systèmes actuels et fixez des objectifs clairs
Avant d'intégrer votre CRM et votre DSE, examinez attentivement vos systèmes actuels pour découvrir les inefficacités. De nombreux centres de rétablissement s'appuient toujours sur des processus manuels obsolètes, qui peuvent entraîner des erreurs et une perte de temps. En fait, les prestataires de soins de santé aux États-Unis dépensent environ 496 milliards de dollars annuellement en frais de facturation et d'assurance, beaucoup découlant de systèmes déconnectés. Consacrer quatre à six semaines à l'évaluation de vos flux de travail peut mettre en évidence les endroits où les goulots d'étranglement de données se produisent, où le personnel duplique les efforts et où les patients peuvent glisser entre les mailles du filet. Cette évaluation forme la base pour identifier les défis de flux de travail spécifiques.
Trouvez les problèmes dans vos flux de travail actuels
Commencez par cartographier chaque étape que votre équipe entreprend - du premier appel patient au traitement et même aux soins des anciens patients. Recherchez les zones où les données se coincent, comme les notes cliniques confinées à la DSE tandis que les journaux de communication sont stockés ailleurs. Ces silos peuvent causer des problèmes tels que la réception contactant involontairement la même personne deux fois ou un clinicien manquant des détails clés qu'un patient a déjà partagés avec le personnel d'accueil.
Les anciens systèmes DSE manquent souvent des normes de connectivité modernes comme HL7 FHIR, ce qui signifie qu'un intergiciel est souvent nécessaire pour combler le fossé. Environ 69 % des fournisseurs indépendants signalent des difficultés importantes à intégrer leurs systèmes DSE avec d'autres plates-formes. De plus, des risques de conformité peuvent survenir lorsque les dossiers de troubles liés à la consommation de substances sont stockés en dehors de la DSE en raison des interprétations strictes de la 42 CFR Part 2. Pour relever ces défis efficacement, impliquez vos équipes cliniques, administratives et informatiques dans la documentation de ces points de douleur. Ceci est particulièrement critique car 65 % des projets informatiques de santé échouent en raison d'une mauvaise implication des parties prenantes.
Définissez des objectifs d'intégration spécifiques
Après avoir identifié les problèmes, il est temps de définir des objectifs mesurables pour vos efforts d'intégration. Concentrez-vous sur des objectifs tels que la réduction des taux de non-présentation, l'accélération des temps de réponse aux leads et la consolidation des profils patients afin que les clients ne doivent pas répéter leur histoire plusieurs fois. Établissez des indicateurs de performance clés (KPI) clairs tels que les temps de réponse cibles, les réductions de la saisie manuelle de données et l'amélioration des taux de rétention des patients. Cela garantira que votre investissement - allant de 30 000 à plus de 200 000 dollars pour les systèmes complexes sur plusieurs sites - offre des résultats significatifs.
Choisir des normes et des outils compatibles
Une fois que vous avez identifié les lacunes de votre flux de travail et défini des objectifs clairs, l'étape suivante consiste à sélectionner les bonnes normes techniques et les bons outils pour assurer une communication fluide entre vos systèmes CRM et DSE. Sans « langages » partagés, l'échange de données peut devenir un cauchemar - ou pire encore, vous pourriez vous retrouver avec de nouveaux silos qui emprisonnent les informations sur les patients dans des formats incompatibles. L'établissement de cette infrastructure technique est crucial pour permettre le partage de données standardisé et en temps réel.
Utiliser des normes comme HL7 ou FHIR
HL7 FHIR (Fast Healthcare Interoperability Resources) est largement reconnu comme la norme incontournable pour l'échange de données de santé. Il prend en charge les formats XML et JSON, ce qui rend l'accès à l'API en temps réel beaucoup plus facile. Contrairement aux versions antérieures de HL7 qui reposaient sur un middleware complexe, FHIR a été conçu en tenant compte de l'intégration Web. Cela vous permet de récupérer les données essentielles - telles que les notes cliniques, les plans de traitement et les résumés de congé - directement de votre DSE.
SMART sur FHIR va plus loin en permettant aux applications tierces de fonctionner directement dans votre interface DSE par le biais d'une authentification standardisée. Cela signifie que le personnel peut accéder de manière transparente aux fonctionnalités CRM - telles que le suivi des orientations ou la planification du suivi - sans quitter l'environnement DSE. Les principaux fournisseurs de DSE ont adopté cette approche : Epic, qui détient une part de marché de 31 %, utilise sa place de marché App Orchard avec SMART sur FHIR, tandis que Cerner, avec une part de marché de 25 %, prend en charge à la fois SMART sur FHIR et ses propres API propriétaires.
Pour assurer que votre intégration reste cohérente et fiable, il est essentiel d'adopter des terminologies standardisées. Pour les termes cliniques, utilisez SNOMED ; pour les diagnostics, CIM-10 ; et pour les résultats de laboratoire, LOINC. Si votre centre de rétablissement traite les orientations vers des organismes communautaires, le guide de mise en œuvre des soins cliniques des déterminants sociaux de la santé peut vous aider. Il utilise des API FHIR pour échanger les données des déterminants sociaux de la santé, répondant à des besoins tels que le logement, le transport et l'emploi.
Envisager CRM Centre de rétablissement pour l'intégration
En s'appuyant sur ces normes, CRM Centre de rétablissement offre une solution adaptée pour répondre aux besoins uniques des centres de rétablissement. Cette plateforme s'intègre sans effort aux systèmes DSE tout en respectant les normes strictes de conformité HIPAA et SOC 2 Type II. Sa connectivité API moderne réduit la saisie manuelle de données et minimise les perturbations du flux de travail. Par exemple, les coordonnateurs d'admission peuvent accéder aux antécédents de traitement directement à partir du DSE, tandis que les cliniciens peuvent consulter les statuts des orientations et les journaux de communication sans jongler avec plusieurs systèmes.
Recovery Center CRM prend en charge les formats de données largement utilisés comme JSON, XML et CSV, garantissant la compatibilité avec les principaux fournisseurs de DSE tels que Epic, Cerner, Allscripts, et athenahealth. La sécurité est une priorité absolue, avec des fonctionnalités telles que OAuth 2.0, OpenID Connect, chiffrement AES-256 et TLS 1.3 garantissant une manipulation sécurisée des données. Pour les centres de rétablissement qui gèrent les rapports au niveau de l'État ou les orientations du système judiciaire, la plateforme centralise la documentation et suit les résultats à long terme dans tous les organismes. Le contrôle d'accès basé sur les rôles protège les informations sensibles sur les patients, en les gardant accessibles uniquement au personnel autorisé.
Cartographier les champs de données et suivre les parcours de rétablissement
Une fois que vous avez choisi les bonnes normes techniques et les bons outils, l'étape suivante consiste à cartographier les champs de données pour permettre une intégration fluide entre CRM et DSE. Cela garantit que les informations sur les patients se déplacent sans effort entre les systèmes sans créer d'erreurs ou de doublons. La cartographie appropriée est la clé pour éviter les dossiers fragmentés.
Aligner les éléments de données clés entre les systèmes
Après avoir sélectionné vos outils, l'accent se déplace sur l'alignement des champs de données pour maintenir la cohérence. Commencez par identifier les champs qui doivent être synchronisés. Pour un profil patient 360 complet, incluez les données démographiques des patients telles que le nom, la date de naissance, les informations de contact et le statut de logement. Les données cliniques - telles que les diagnostics (codes CIM-10), les résultats de laboratoire, les dossiers de médicaments (par exemple, les doses de TAMO) et les notes d'admission - doivent également être cartographiées. Ne négligez pas les champs administratifs, notamment la vérification des assurances, les sources d'orientation (comme les hôpitaux, les thérapeutes ou les tribunaux) et les dossiers de consentement, qui sont essentiels pour la conformité avec la HIPAA et la règle 42 CFR Partie 2.
De plus, la normalisation de la définition d'un épisode de traitement est critique. Définissez un point de départ clair, comme l'admission biopsychosociale, et un point d'arrivée, comme la date de sortie ambulatoire, qui s'applique universellement à tous les programmes.
Suivre les résultats du rétablissement à long terme
Une fois que vos champs de données sont alignés, concentrez votre attention sur le suivi de la progression du rétablissement au fil du temps. L'automatisation du suivi des jalons de rétablissement peut fournir des informations précieuses. Cartographiez les mesures d'engagement telles que l'assiduité aux rendez-vous, le suivi de l'humeur, la participation aux réunions des 12 étapes et les déclencheurs identifiés. Réglez votre CRM pour planifier automatiquement des vérifications à des intervalles clés - 30 jours, 90 jours et un an après la sortie - pour maintenir le contact continu avec les anciens. Cela transforme les données en informations significatives qui soutiennent le rétablissement.
Les plateformes comme CRM Centre de rétablissement simplifient ce processus en centralisant le suivi. Ils enregistrent automatiquement les dates de début et de fin des épisodes de traitement, les instructions de congé et les mesures de rétention sur plusieurs programmes. Ce système unifié offre une vue claire des parcours de rétablissement, aidant les décisions cliniques et opérationnelles. Pour les centres gérant les rapports au niveau de l'État ou les orientations du système judiciaire, cette approche assure que les données de résultats sont cohérentes et accessibles - éliminant le besoin de feuilles de calcul manuelles sujettes aux erreurs.
Configurer la synchronisation de données bidirectionnelle avec Recovery Center CRM
La création d'une synchronisation de données bidirectionnelle entre votre CRM et DSE assure une connexion en direct et transparente où les informations circulent dans les deux directions. Les mises à jour cliniques du DSE apparaîtront automatiquement dans votre CRM, tandis que les modifications administratives effectuées dans le CRM se refléteront dans le DSE.
Maintenir un flux de données cohérent entre les systèmes
La synchronisation bidirectionnelle élimine les entrées en double et maintient vos données cohérentes. Par exemple, lorsqu'un clinicien met à jour un diagnostic ou ajuste les dosages de médicaments dans le DSE, cette information est immédiatement reflétée dans votre CRM. De même, si votre équipe d'admission modifie les coordonnées d'un patient, vérifie l'assurance ou met à jour les scores de satisfaction dans le CRM, ces modifications sont réécrites dans le DSE.
Cette synchronisation est alimentée par la technologie Open API, qui connecte les deux plateformes. Comme l'explique Kelly Arduino, partenaire chez Wipfli Advisory LLC:
« Open API sert de pont bidirectionnel entre des plateformes logicielles distinctes, vous permettant d'importer des fichiers entre les systèmes et de créer des tableaux de bord personnalisés qui combinent toutes les données de santé des patients, de facturation et financières nécessaires pour faire fonctionner votre entreprise plus efficacement. »
Cette intégration assure que vos systèmes fonctionnent ensemble, évitant les dossiers fragmentés causés par des logiciels isolés.
Pour les mises à jour en temps réel, envisagez d'utiliser les API FHIR (Fast Healthcare Interoperability Resources). Ces API s'appuient sur des technologies Web modernes pour rendre les données de santé modulaires et facilement accessibles. Avant le lancement, testez la synchronisation dans un environnement bac à sable en utilisant des données synthétiques et des identifiants uniques comme NIM ou IMD pour éviter les doublons.
Une fois la connexion stable, Recovery Center CRM pousse l'intégration plus loin avec ses fonctionnalités spécialisées.
Utiliser les fonctionnalités d'intégration de Recovery Center CRM
Recovery Center CRM simplifie la complexité de la synchronisation de données bidirectionnelle en combinant les flux de travail cliniques et administratifs dans une seule plateforme conforme. Conçu spécifiquement pour les centres de rétablissement, le système synchronise automatiquement les événements cliniques - tels que les instructions de congé, les modifications de TAMO (Traitement de la dépendance aux opioïdes par médicament) ou les nouvelles dates de début d'épisode de traitement - de votre DSE. Simultanément, les mises à jour administratives, comme la planification d'une vérification auprès des anciens à 90 jours, sont renvoyées vers le DSE sans intervention manuelle.
La plateforme automatise également les processus clés, tels que l'envoi de rappels de rendez-vous et de suivi en fonction des données DSE, aidant à réduire les taux d'absence. Pour assurer la sécurité et la conformité des données, tous les transferts utilisent le chiffrement AES-256 pour les données stockées et TLS 1.3 pour les données en transit. Le système respecte les normes strictes HIPAA et SOC 2. De plus, les contrôles d'accès basés sur les rôles garantissent que le personnel ne voit que les données pertinentes pour ses responsabilités spécifiques, qu'il travaille dans l'admission, les soins cliniques ou les services aux anciens étudiants.
Maintenir la conformité HIPAA et SOC 2 lors de l'intégration
Lors de l'intégration de vos systèmes CRM et DSE, sécuriser chaque échange de données est non négociable. Ces systèmes partagent constamment les informations des patients, ce qui introduit des risques qui doivent être gérés avec des mesures de protection strictes. Les réglementations HIPAA et la certification SOC 2 vous obligent à protéger les informations de santé protégées (PHI) à chaque étape du processus.
Pour respecter ces normes, mettez en œuvre le suivi du consentement et des mesures de sécurité renforcées conformes aux exigences HIPAA et 42 CFR Partie 2. La certification SOC 2 Type II ajoute une couche supplémentaire de garantie, car elle valide que vos contrôles de sécurité, de disponibilité et de confidentialité fonctionnent efficacement au fil du temps. Contrôler qui accède à ces données sensibles est l'étape critique suivante.
Configurer le contrôle d'accès basé sur les rôles
Le contrôle d'accès basé sur les rôles (RBAC) garantit que les employés accèdent uniquement aux informations dont ils ont besoin pour leurs rôles spécifiques. Par exemple, le personnel de la réception pourrait n'accéder qu'aux horaires et coordonnées, les équipes de facturation géreraient les informations d'assurance, et les cliniciens verraient les historiques de traitement complets. Pendant ce temps, les équipes de marketing ne devraient voir que les statuts de rendez-vous et les indicateurs de consentement - sans accès à des détails sensibles comme les diagnostics ou les résultats de laboratoire.
Mettez en œuvre des autorisations au niveau des champs et des dossiers pour appliquer une approche du « moindre privilège ». Par exemple, le personnel de facturation ne devrait pas pouvoir consulter des détails tels que le statut VIH ou les diagnostics de consommation de substances. Introduisez des contrôles « break-glass » qui permettent aux cliniciens d'accéder aux dossiers restreints en cas d'urgence, en leur demandant de fournir un code de raison qui est enregistré automatiquement. Utilisez les restrictions d'accès contextuelles pour renforcer davantage le contrôle, en limitant l'accès en fonction de facteurs tels que l'adresse IP, l'emplacement physique, le type d'appareil ou l'heure d'accès. Les workflows d'approbation double pour les exportations PHI peuvent également aider à atténuer le risque de menaces internes et de comptes compromis.
Une fois l'accès contrôlé, concentrez-vous sur la sécurisation des données pendant le transfert et le stockage.
Protéger la transmission et le stockage des données
Chiffrez les données au repos à l'aide d'AES-256 et sécurisez les données en transit avec TLS 1.3. Utilisez des connexions API sécurisées conformes aux normes HL7 FHIR, en exploitant les identifiants limités et en synchronisant uniquement les champs nécessaires. Pour l'accès mobile, mettez en œuvre des points de terminaison TLS uniquement, HTTP Strict Transport Security (HSTS) et l'épinglage de certificat pour prévenir les attaques d'interception.
Maintenez des journaux d'audit immuables et horodatés qui capturent chaque action impliquant PHI - qu'elle soit consultée, modifiée, exportée ou supprimée. Ces journaux sont précieux pour les enquêtes médico-légales. Configurez des alertes en temps réel pour les activités inhabituelles, telles que les exportations de données en masse aux heures creuses ou à partir de rôles non autorisés.
Recovery Center CRM simplifie ce processus en automatisant ces mesures de sécurité, garantissant la conformité complète HIPAA et SOC 2. Cela vous permet de vous concentrer sur la prestation des soins aux patients tout en maintenant une protection robuste des données tout au long du processus d'intégration.
sbb-itb-ce23a48
Impliquer les parties prenantes pour aligner les flux de travail
L'intégration de nouveaux systèmes dans un centre de rétablissement ne concerne pas seulement la technologie - il s'agit des personnes qui l'utilisent quotidiennement. Pour que l'intégration fonctionne, vous avez besoin des contributions des administrateurs, des coordinateurs de programmes et des prestataires de soins de santé dès le départ. Leur implication garantit que le système s'aligne avec les besoins uniques de votre centre et réduit la résistance lors de la mise en œuvre.
« La plupart du temps, ce n'est pas la technologie qui cause l'échec d'un projet. C'est le manque de préparation aux problèmes organisationnels et techniques difficiles. » – Kandasoft
Commencez par rassembler le leadership clinique, les équipes informatiques et le personnel de première ligne lors de la phase de planification initiale. Ces perspectives diverses peuvent découvrir des problèmes de flux de travail que vous pourriez autrement manquer. Par exemple, votre équipe d'admission pourrait toujours dépendre des feuilles de calcul, tandis que les cliniciens saisissent les données directement dans le DSE. Cette déconnexion peut entraîner des erreurs et du temps perdu - des problèmes que vous pouvez traiter rapidement avec les bonnes contributions.
Examiner les flux de travail avec vos équipes
Examinez attentivement vos flux de travail actuels, y compris l'admission, les références, la planification et les processus de suivi. Documentez ces étapes pour identifier les inefficacités et les domaines d'amélioration.
Parlez à votre personnel pour découvrir les défis quotidiens. Posez des questions ciblées : Combien de clics faut-il pour compléter une référence ? Où les tâches répétitives ralentissent-elles les choses ? Quelles informations sont difficiles à trouver quand on en a le plus besoin ? Ces conversations vous guideront dans la conception d'un système qui réduit les tracas administratifs.
Une autre stratégie utile consiste à créer un réseau de « super-utilisateurs » au sein de vos équipes cliniques. Ces individus reçoivent une formation avancée et peuvent fournir un soutien pair à pair pendant la transition. Coastal Treatment Services a utilisé avec succès cette approche pour surmonter la résistance du personnel, ce qui a entraîné une meilleure adoption du système. En combinant ces perspectives avec la planification technique, vous pouvez créer un processus d'intégration en douceur.
Connecter les équipes informatiques et opérationnelles
Votre équipe informatique connaît le côté technique - les API, les normes FHIR et la sécurité des données - tandis que votre équipe opérationnelle comprend les réalités quotidiennes des soins aux patients et de la planification. Pour construire un système qui fonctionne en pratique, vous avez besoin des deux perspectives.
Nommez un chef de projet qui peut combler l'écart entre les besoins cliniques et les exigences techniques. Sans ce rôle, vous risquez de créer un système qui est techniquement correct mais peu pratique pour un usage quotidien.
La collaboration entre les équipes informatiques et opérationnelles est essentielle.
« L'intégration des données cloisonnées... est essentielle à un modèle efficace de soins en hub-and-spoke, qui doit standardiser et coordonner les soins aux patients dans plusieurs cliniques et départements. » – Addiction Science & Clinical Practice
Mettez en place des boucles de rétroaction régulières entre les consultants informatiques, les leaders cliniques et le personnel opérationnel. Les réunions hebdomadaires pendant le développement peuvent détecter les problèmes d'utilisabilité plus tôt, vous donnant le temps d'apporter des ajustements avant un déploiement complet. Concentrez-vous sur les préoccupations pratiques : L'interface minimise-t-elle les clics ? Le personnel peut-il accéder rapidement aux informations dont il a besoin ? Les déclencheurs automatisés fonctionnent-ils comme prévu ?
Recovery Center CRM simplifie ce processus en offrant une plateforme adaptée aux centres de rétablissement. Ses fonctionnalités personnalisables vous permettent d'adapter les flux de travail à vos besoins tout en respectant les normes HIPAA et SOC 2. De cette façon, vos équipes informatiques et opérationnelles peuvent se concentrer sur l'alignement des processus sans le fardeau supplémentaire de construire des intégrations à partir de zéro. Avec cette base collaborative en place, vous serez mieux préparé pour les tests système et la formation du personnel dans les phases suivantes.
Tester l'intégration dans toutes les fonctionnalités clés
Une fois les flux de travail alignés et les équipes connectées, réservez 4 à 6 semaines pour tester et valider complètement l'intégration. Cette période vous donne suffisamment de temps pour identifier les bogues, confirmer l'exactitude des données et recueillir les commentaires des utilisateurs.
Utilisez des environnements de test isolés pour protéger les données de patients en direct lors de ces essais. Ces configurations « sandbox » permettent à votre équipe de simuler des scénarios du monde réel sans compromettre vos systèmes opérationnels. De là, concentrez-vous sur le test des fonctions principales qui sont critiques pour une intégration transparente.
Tester les fonctionnalités principales
Commencez par assurer la synchronisation bidirectionnelle des données entre votre CRM et DSE. Les données cliniques, telles que les diagnostics et les résultats de laboratoire, doivent circuler facilement du DSE vers le CRM. En même temps, les mises à jour administratives, comme les modifications aux coordonnées, doivent se synchroniser avec le DSE. Testez chaque étape de votre pipeline de gestion des prospects, de la demande initiale au dépistage, à la vérification de l'assurance et à l'admission finale, pour vous assurer qu'aucun prospect n'est oublié.
Confirmez que les profils Patient 360 fournissent une image complète en consolidant les détails démographiques, les antécédents cliniques, les médicaments et les journaux dans une vue unique et unifiée. Les outils d'engagement automatisé, tels que les rappels de rendez-vous et les suivos de plans de soins, doivent également être déclenchés correctement en fonction des données du DSE. Lors des tests, visez des métriques de performance de haut niveau : 99,9 % de disponibilité du système, des temps de réponse inférieurs à deux secondes et des taux d'erreur inférieurs à 0,1 %. Utilisez des outils de surveillance automatisés pour suivre ces repères en temps réel.
Corriger les erreurs et les bogues
Menez des tests d'acceptation utilisateur (UAT) avec les cliniciens et administrateurs pour découvrir les problèmes d'utilisabilité qui pourraient ne pas apparaître lors des tests techniques. Leur expérience pratique peut révéler les perturbations de flux de travail qui pourraient autrement passer inaperçues. Gardez des journaux de modification détaillés pour documenter et traiter les bogues au fur et à mesure qu'ils se présentent.
Vérifiez l'exactitude des données à chaque point d'intégration, en surveillant les problèmes tels que les profils en double, les champs manquants ou les incohérences de formatage. Utilisez des journaux d'audit complets pour identifier où les transferts de données s'arrêtent. Pour les défis de mappage de données particulièrement complexes, le middleware peut simplifier le processus. Recovery Center CRM, par exemple, offre des outils d'intégration intégrés adaptés aux centres de rétablissement, allégeant la charge de travail technique tout en adhérant aux normes HIPAA et SOC 2 strictes.
Déployer le système avec la formation du personnel
Déployez votre système intégré dans une fenêtre de 2 à 4 semaines. Prévoyez d'investir 1 000 à 5 000 dollars par membre du personnel pour une formation pratique et spécifique à chaque rôle.
Mountain View Recovery a constaté des résultats impressionnants après son déploiement : une réduction de 40 % du temps de documentation, vérification d'assurance 28 % plus rapide, et des économies annuelles de $120,000 dans les six mois. Ces résultats soulignent l'importance de prioriser la formation. Soyez préparé à une baisse temporaire de productivité pendant que le personnel s'adapte. Cette phase initiale est critique pour mettre en place une formation efficace basée sur les rôles.
Créer des programmes de formation pour le personnel
Commencez par identifier les « super-utilisateurs » - les membres clés du personnel comme les thérapeutes, les infirmières et le personnel administratif - qui suivront une formation avancée. Ces personnes pourront ensuite soutenir leurs collègues avec des conseils et du dépannage.
Répartissez les séances de formation sur plusieurs semaines. Utilisez un environnement sandbox pour personnaliser l'expérience : les cliniciens peuvent se concentrer sur les flux de travail cliniques, tandis que le personnel de facturation maîtrise les tâches du cycle de revenus. Mettez en évidence les avantages du système, tels que l'élimination de la saisie de données en double, l'automatisation des rappels et l'accès rapide à des informations précises. Une formation bien structurée améliore l'efficacité et renforce le suivi des patients.
« Plus votre équipe est à l'aise avec le logiciel avant le lancement, plus la transition sera fluide. » - BehaveHealth
Pour les premières 24 à 48 heures suivant le lancement, réduisez les horaires des cliniciens pour faciliter la transition. Mettez en œuvre des réunions quotidiennes ou un système de tickets en ligne pour résoudre les problèmes en temps réel et apporter des ajustements immédiats en fonction des commentaires du personnel.
Déployer par étapes
Une fois que le personnel est à l'aise, lancez le système par phases pour affiner les opérations dans tous les départements. Commencez avec un groupe pilote pour recueillir des commentaires en temps réel et résoudre tout problème avant d'étendre à d'autres domaines. Cette approche progressive minimise les risques et assure une mise en œuvre plus fluide.
Programmez des évaluations formelles à 3 et 6 mois après le déploiement pour évaluer si le système atteint les objectifs clés, comme réduire le temps de documentation ou les erreurs de facturation. Utilisez les commentaires de chaque étape pour affiner davantage le système. Maintenez un ton de soutien de la part de la direction, encourageant un état d'esprit collaboratif et une communication ouverte pour atténuer les préoccupations et renforcer la confiance.
Surveiller la performance et apporter des améliorations
Une fois que votre intégration CRM et DPI est en direct, il devient essentiel de surveiller étroitement sa performance. Les tableaux de bord automatisés peuvent vous aider à suivre les métriques techniques et commerciales en temps réel, vous donnant une vue d'ensemble Patient 360.
Prêtez attention à quatre domaines clés : la performance technique, l'adoption par les utilisateurs, la qualité des données et l'impact commercial. De nombreuses organisations signalent des économies de 20 à 30 % en temps administratif après une intégration réussie.
Mesurer les indicateurs clés de performance
Pour évaluer le succès de votre intégration, commencez par des repères clairs et mesurables. Établissez des valeurs de base pré-intégration, telles que les vitesses de flux de travail et les taux d'erreur, à comparer avec les améliorations après le lancement. Par exemple, Pacific Clinics en Californie a collaboré avec Provisio Provisio en 2024 pour intégrer ses systèmes DPI et CRM. Cet effort a réduit un processus de saisie de données manuelle de 80 heures par mois à seulement 15 minutes grâce à l'automatisation.
Suivez à la fois les résultats techniques et cliniques. Les métriques telles que les taux d'erreurs médicamenteuses, l'adhésion au plan de traitement et la rétention de la récupération à long terme aident à évaluer l'impact sur les soins aux patients. Les systèmes DPI intégrés, par exemple, ont montré qu'ils réduisent les erreurs médicamenteuses en moyenne de 48.8%. L'engagement des patients est un autre domaine critique - surveillez les taux d'absence et les connexions au portail patient. Les rappels automatisés, utilisés par près de 90 % des cabinets de santé, sont liés à la réduction des taux d'absence.
Pour la performance technique, visez un temps de disponibilité du système de 99,9 %, des temps de réponse inférieurs à 2 secondes, et des taux d'erreur inférieurs à 0,1 %. Les métriques de qualité des données, telles que l'exactitude et l'exhaustivité, doivent également rester une priorité. Ces repères ne mesurent pas seulement le succès, mais fournissent également une base pour recueillir des commentaires et apporter les ajustements nécessaires.
Utiliser les commentaires pour les améliorations continues
Les chiffres ne racontent qu'une partie de l'histoire, mais les commentaires qualitatifs du personnel peuvent découvrir des défis cachés. Les sondages sont particulièrement efficaces pour identifier les goulots d'étranglement des flux de travail que les métriques seules pourraient manquer. Par exemple, Denver Health a intégré les données de traitement des troubles liés à l'utilisation de substances (TUS) dans leur DPI Epic entre juillet 2021 et mai 2022. Trois mois après le lancement complet, un sondage de 38 thérapeutes en toxicomanie (avec un taux de réponse de 68 %) a révélé des informations clés. Les thérapeutes des centres de santé qualifiés fédéralement ont trouvé le nouveau processus de documentation plus lourd, tandis que le personnel du service des urgences a souligné le besoin d'une meilleure visualisation des liens de soins aux patients en dehors de leur système. Ces résultats ont aidé la direction à aborder les problèmes et les besoins de formation spécifiques aux départements.
Pour rationaliser les améliorations continues, créez un réseau de les « super-utilisateurs » - des membres du personnel qui peuvent offrir un soutien entre pairs et partager des commentaires informels sur les flux de travail quotidiens. Programmez des évaluations formelles à 3 et 6 mois après le lancement, et maintenez une surveillance cohérente avec des rapports récurrents sur les résultats cliniques et les métriques de revenus. Des rapports réguliers de validation des données assurez-vous que les informations synchronisées entre le CRM et le DES restent exactes et cohérentes. De plus, les examens périodiques du contrôle d'accès aident à protéger la sécurité des données à mesure que les rôles du personnel évoluent au fil du temps.
Conclusion
L'intégration des systèmes CRM et DES peut transformer la façon dont les centres de rétablissement fonctionnent et soignent leurs patients. En combinant l'historique clinique avec les données d'engagement dans un profil unifié Patient 360, votre équipe obtient une vue complète du parcours de rétablissement de chaque personne - de sa première demande à son succès à long terme. Ces dossiers unifiés deviennent la base pour dispenser de meilleurs soins et obtenir des résultats mesurables.
Les exemples concrets mettent en évidence les avantages de l'intégration. Pacific Clinics et Denver Health ont tous deux démontré comment cette approche réduit les tâches manuelles tout en améliorant les taux de rétention des patients.
Pour mettre en œuvre l'intégration avec succès, une planification minutieuse est essentielle. Commencez par examiner vos flux de travail et fixer des objectifs clairs. Optez pour des systèmes qui adhèrent à des normes comme HL7 FHIR pour assurer un échange de données fluide. Cartographiez soigneusement les champs de données, assurez la conformité avec HIPAA et SOC 2 grâce aux contrôles d'accès basés sur les rôles, et impliquez votre équipe à chaque étape. Les tests, la formation du personnel et la surveillance continue sont essentiels au succès à long terme.
« L'intégration des données cloisonnées... est essentielle à un modèle de soins en hub-and-spoke efficace, qui doit normaliser et coordonner les soins des patients dans plusieurs cliniques et départements. »
Alors que les soins axés sur la valeur deviennent plus courants et que les patients s'attendent à une communication plus personnalisée, l'intégration n'est plus facultative. En abordant ces défis de manière réfléchie, les centres de rétablissement peuvent rationaliser les opérations, réduire les erreurs et se concentrer sur ce qui compte vraiment - aider les personnes dans leur parcours de rétablissement.
FAQ
Quels sont les avantages de l'intégration des systèmes CRM et DES dans les centres de rétablissement ?
L'intégration CRM et DES des systèmes dans les centres de rétablissement apporte une multitude d'avantages en fusionnant les données cliniques et opérationnelles sur une seule plateforme. Cette approche unifiée permet aux prestataires d'accéder à un profil complet « Patient 360 », qui comprend tout, de l'historique médical et des dossiers de communication à la planification et aux plans de soins - tout au même endroit. Avec cette vue centralisée, le personnel peut offrir des soins plus adaptés, engager les patients plus efficacement et, en fin de compte, améliorer les résultats du traitement.
L'efficacité reçoit également un coup de pouce significatif. Les tâches comme la sensibilisation, la gestion des cas et la saisie de données peuvent être automatisées, ce qui permet d'économiser du temps et de réduire le risque d'erreurs. De plus, cela aide à assurer la conformité avec les réglementations en matière de confidentialité comme HIPAA. Les systèmes intégrés facilitent le suivi des résultats à long terme et la création de rapports d'impact, qui sont essentiels pour démontrer le succès et obtenir des financements. En résumé, cette intégration simplifie non seulement les opérations, mais optimise également les ressources, permettant aux centres de rétablissement de fournir un meilleur soutien aux personnes sur leur chemin vers la rétablissement.
Quelles mesures les centres de rétablissement peuvent-ils prendre pour assurer la conformité avec HIPAA et la règle 42 CFR Partie 2 lors de l'intégration des systèmes CRM et DES ?
Pour assurer la conformité HIPAA et la 42 CFR Part 2 lors de l'intégration CRM et DES, les centres de rétablissement doivent donner la priorité à des pratiques strictes de confidentialité et de sécurité des données. Cela signifie obtenir le consentement des patients avant de partager les dossiers des troubles liés à l'usage de substances (TUS), sauf dans les situations légalement autorisées, et assurer que les informations sensibles sont protégées par des méthodes sécurisées comme le chiffrement et des contrôles d'accès stricts.
Les centres de rétablissement doivent également rester informés des mises à jour réglementaires et s'assurer que leurs systèmes sont équipés pour gérer le partage légal des données TUS. Les étapes clés incluent la création de politiques claires pour la redivulgation, la maintenance d'une documentation complète des activités de partage de données, et la formation du personnel aux protocoles de conformité. Des outils tels que Recovery Center CRM, conçus en tenant compte de la conformité HIPAA et SOC 2, peuvent simplifier ces efforts. Ces plateformes offrent des flux de travail sécurisés et des fonctionnalités de gestion du consentement, aidant les centres de rétablissement à coordonner les soins efficacement tout en maintenant la confidentialité des patients.
Quelles normes techniques clés assurent un échange de données fluide entre les systèmes CRM et DES ?
Pour faciliter un échange de données fluide entre les systèmes CRM et DES, l'adoption HL7 FHIR (Fast Healthcare Interoperability Resources) est essentielle. Cette norme est largement utilisée pour le partage sécurisé et efficace des données de santé. FHIR prend en charge la synchronisation des données en temps réel par le biais de technologies Web modernes comme JSON et XML, ce qui la rend particulièrement adaptée aux centres de rétablissement qui visent à améliorer les soins aux patients à long terme.
L'incorporation de terminologies médicales normalisées telles que SNOMED, ICD-10, et LOINC est tout aussi importante. Celles-ci assurent que les données cliniques sont interprétées de manière cohérente dans différents systèmes. En plus de cela, la mise en œuvre d'API robustes, le maintien du contrôle de version et le respect strict de la conformité HIPAA - avec des pratiques comme le chiffrement de bout en bout et des pistes d'audit détaillées - ajoutent une couche essentielle de sécurité et de fiabilité.
En adoptant ces stratégies, les centres de rétablissement peuvent simplifier les flux de travail, protéger les données sensibles et améliorer la qualité des soins qu'ils dispensent.

